¡Tu carrito está actualmente vacío!
29 May Esterilización y desinfección
La ESTERILIZACIÓN se define como:
El proceso mediante el cual se destruyen todos los microorganismos presentes en un objeto o superficie, incluidas las esporas microbianas.
La norma europea EN-556 (1995) establece como requisito esencial, que para etiquetar un producto sanitario como “ESTERIL” se debe cumplir lo siguiente:
La probabilidad teórica de que exista un microorganismo viable presente en el producto deberá ser igual o menor que 1 entre 1.000.000.
Pero para garantizar la esterilidad de un producto, no sólo debemos utilizar un sistema validado y controlado adecuadamente, sino que dicha garantía depende de más factores,
entre los que se encuentra la carga microbiana inicial, además del almacenaje posterior del producto estéril.
Los métodos que se utilizan para reducir la carga microbiana, previa a la esterilización de productos, son la LIMPIEZA y la DESINFECCIÓN (de alto, medio o bajo nivel).
SIEMPRE que se desee realizar un proceso de esterilización debe realizarse primero una correcta limpieza del material de manera que se reduzca considerablemente la carga microbiana inicial del producto.
*Esquema de susceptibilidad de los microorganismos a los procesos de
esterilización. (Maillard, 2004)

DOSIS de ESTERILIZACIÓN: Unidad de letalidad.
Para conseguir la esterilización de un producto, es necesario aplicar una determinada cantidad del agente esterilizante (dosis) a una población microbiana.
Esta dosis esterilizante depende de:
- La naturaleza del AGENTE ESTERILIZANTE.
- Del TIEMPO DE CONTACTO O EXPOSICIÓN.
- De la RESISTENCIA DEL MICROORGANISMO al agente.
- De la CARGA MICROBIANA INICIAL presente en el producto.
La LIMPIEZA, DESINFECIÓN y ESTERILIZACIÓN del instrumental clínico, junto con la HIGIENE de MANOS, se incluyen entre las medidas más eficaces en la prevención de las infecciones.
Conceptos básicos
Antes de abordar los diferentes métodos del proceso de esterilización, vamos a definir
varios conceptos básicos de gran importancia:
ASEPSIA: procedimiento que pretende la ausencia de agentes biológicos
convencionales considerados patógenos.
ANTISÉPTICOS: sustancias que actuando sobre los microorganismos que viven en la piel o mucosas de los seres vivos, inhiben su actividad y crecimiento llegando en algunos casos a su destrucción. No deben usarse sobre materia inerte (instrumental).
BACTERICIDA: Agente capaz de eliminar bacterias.
BACTERIOSTATICO: Sustancia capaz de inhibir el crecimiento de las bacterias pero no de matarlas.
BIOCIDA: Los biocidas pueden ser sustancias químicas sintéticas, naturales y están destinados a destruir, contrarrestar, neutralizar, impedir la acción o ejercer un control de otro tipo sobre cualquier microorganismo considerado nocivo para el hombre.
DESCONTAMINACIÓN: Proceso de desinfección.
DESINFECCIÓN: Proceso que destruye casi todos los microorganismos patógenos sobre objetos inanimados.
DESINFECCIÓN DE ALTO NIVEL: Procesos de destruye muchas formas de
microorganismos, menos las esporas bacterianas.
DESINFECTANTES: Sustancias que ocasionan la destrucción de los gérmenes patógenos, a excepción de algunas esporas bacterianas. Se utiliza sobre instrumental, mobiliario, suelos, etc… No deben usarse sobre la piel o mucosas.
ESPORICIDA: Agente o sustancia capaz de eliminar esporas.
ESTERILIZACIÓN: Proceso por el cual se destruyen todo tipo de microorganismos incluidas las esporas.
INDICADORES BIOLÓGICOS: Mecanismos para medir la calidad de la esterilización, lo que determina la presencia de bacterias patógenas sobre objetos que han sido sometidos a procesos de esterilización.
INDICADORES QUIMICOS: Método empleado para verificar que un artículo ha sido expuesto a un proceso de esterilización.
LIMPIADOR ULTRASÓNICO: Equipo que limpia instrumentos por medio de cavitación.
VIDA DE ANAQUEL: Cantidad de tiempo que un artículo envuelto permanecerá estéril después de que ha pasado por un proceso de esterilización.
Limpieza/ descontaminación
La LIMPIEZA es el proceso de separación por medios mecánicos o manuales de la suciedad depositada en las superficies inertes que constituyen el soporte físico y nutritivo del microorganismo.
La LIMPIEZA, es el paso previo e imprescindible para conseguir una correcta descontaminación del material, pero NUNCA sustituye a la desinfección ni a la esterilización.
Objetivo: Reducir la carga microbiana mediante la eliminación de los residuos orgánicos e inorgánicos adheridos a la superficie, permitiéndose de este modo un mejor contacto con el desinfectante y en segundo lugar mantener el funcionamiento adecuado y prevenir el deterioro del material.
La limpieza puede realizarse de forma manual o mediante limpiadores ultrasónicos
Limpieza manual:
Se procederá al enjabonado del instrumental mediante el detergente elegido para ablandar y disolver la suciedad, friccionando con un cepillo de cerdas NO metálicas.
Una vez aclarado hay que secar inmediatamente. Un
secado defectuoso conlleva una esterilización incorrecta, al actuar las gotas de agua como una barrera protectora sobre las bacterias.
El personal encargado de la limpieza del instrumental debe proveerse del E.P.I (equipo de protección individual) recomendado. En este caso : guantes, bata o delantal impermeable y gafas para evitar salpicaduras en los ojos.
Limpieza ultrasónica:
Los equipo de limpieza por ultrasonidos ahorran tiempo, trabajo y no dañan el medio ambiente. La limpieza por ultrasonidos es el resultado de introducir ondas de ultrasonidos en el agua a través de una serie de transductores. Estas ondas se transmiten por todo el tanque de limpieza, produciendo una serie de implosiones dentro del agua, fenómeno conocido como cavitación. Estas implosiones son las que hacen que se rompa la estructura molecular de las partículas y se consiga una limpieza uniforme en las piezas incluso en orificios y conductos internos en contacto con el agua difíciles de limpiar por métodos tradicionales.
Beneficios:
-Calidad de limpieza microscópica
-Ahorro de tiempo en comparación con el lavado manual.
-Ahorro de agua y detergente.
-Evita el riesgo por inhalación y contacto, tan común en el uso de disolventes y detergentes alcalinos.
-Ventajas ecológicas.
La DESCONTAMINACIÓN es el procedimiento que se utiliza para disminuir la carga bacteriana de los objetos supuestamente contaminados para su manejo seguro, mediante sustancias de efecto biocida reconocido. Es decir sustancias capaces de destruir, contrarrestar, neutralizar, impedir la acción de cualquier microorganismo considerado nocivo para el hombre.
*DISMINUYE la carga microbiana de los materiales dejándolos seguros para su manipulación (no utilización)
*Se logra a través de la eliminación de la materia orgánica.
Desinfección
Es una técnica de saneamiento cuyo objeto es la destrucción de organismos patógenos productores de enfermedades transmisibles, depositados sobre materiales inertes, evitando la propagación.
*Desinfectante : Es una sustancia química capaz de destruir en 10- 20 minutos las formas vegetativas de bacterias , hongos y virus, su estructura o metabolismo, menos sus formas esporuladas. Es un potente microbicida que por su toxicidad no puede aplicarse sobre tejidos vivos, limitándose su uso a superficies, ambiente y objetos contaminados.
Los desinfectantes y antisépticos se pueden clasificar en tres NIVELES DE
ACTIVIDAD, de acuerdo con el tipo de microorganismo:
• ALTO NIVEL: Los germicidas de alto nivel, activos frente a los
microorganismos de los tres grupos (GRUPO 1: formas vegetativas de
las bacterias y los hongos, así como gran parte de los virus medianos con
lípidos- GRUPO 2: mico bacterias así como gran parte de los virus
pequeños sin lípidos –GRUPO 3: los esporulados) principalmente el
glutaraldehido al 2 % y el formaldehído. El que más se utiliza es el
primero, que, además es menos tóxico.
• NIVEL INTERMEDIO: Estos germicidas son activos frente a los
microorganismos del primer y segundo grupo, (formas vegetativas de las
bacterias y los hongos, así como gran parte de los virus medianos con
lípidos- mico bacterias así como gran parte de los virus pequeños sin
lípidos) estando representados por: alcohol yodado, alcoholes,
compuestos clorados; algunos de estos germicidas pueden no ser activos
frente a algunos virus pequeños sin lípidos, por ejemplo el virus de la
hepatitis A.
• BAJO NIVEL: Son activos frente a los microorganismos del primer
grupo, (formas vegetativas de las bacterias y los hongos, así como gran
parte de los virus medianos con lípidos) Están representados por
compuestos de amonio cuaternario en solución acuosa, clorhexidina y
compuestos mercuriales.
Esterilización
La esterilización es una técnica mediante la cual destruimos cualquier forma de vida patógena y saprofita, incluidas sus formas de resistencia.
UN OBJETO PUEDE ESTAR DESINFECTADO PERO NO ESTERILIZADO,
MIENTRAS QUE TODO MATERIAL ESTÉRIL ESTÁ DESINFECTADO.
En función del agente esterilizante, los sistemas de esterilización usados pueden clasificarse en:
-Físicos
-Químicos
-Gaseosos
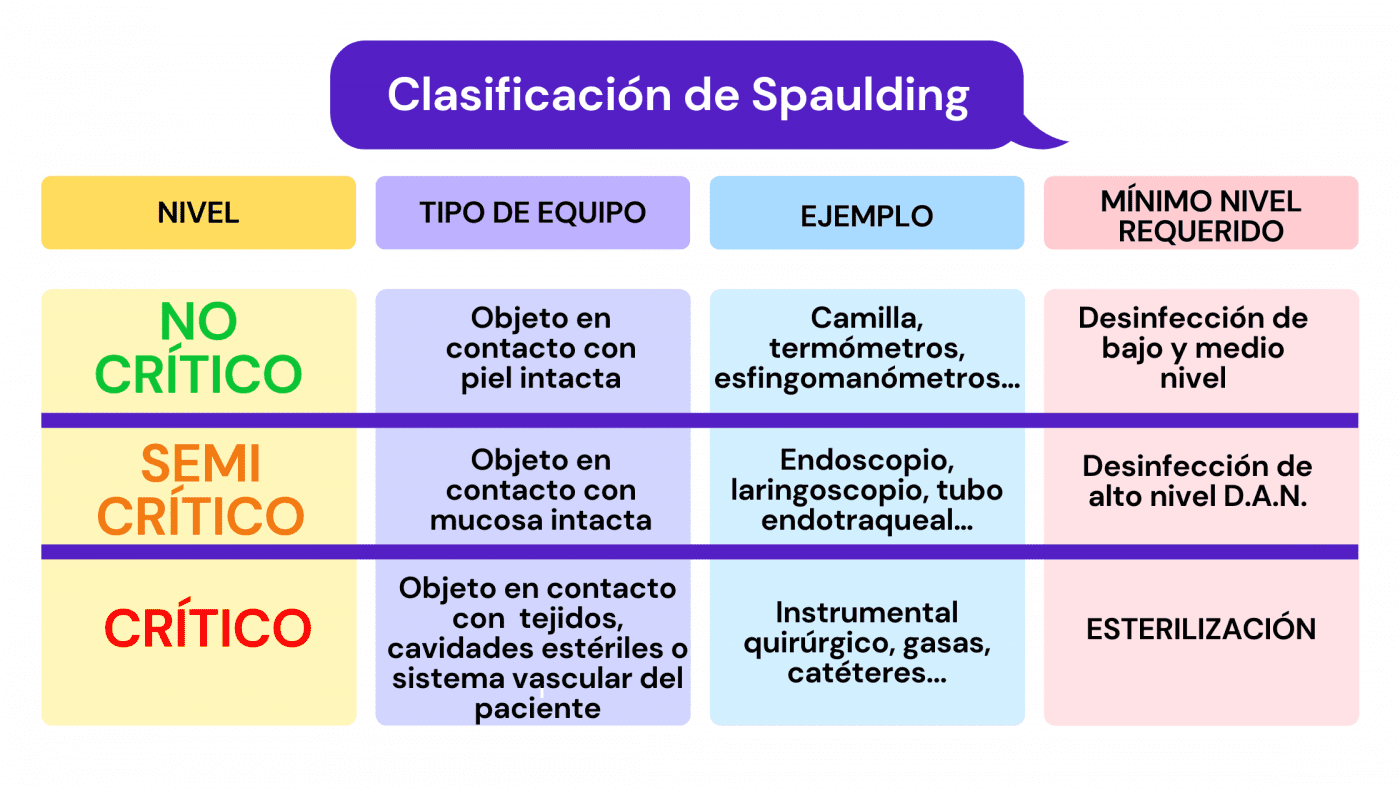
¿Cómo saber qué proceso de desinfección o esterilización dar a un objeto?
Esterilización por calor
- ESTERILIZACIÓN POR CALOR SECO: se produce oxidación (Ej.: estufa Poupinell) En una atmósfera seca, los gérmenes se comportan mostrando mayor resistencia que en un medio húmedo. Por esta razón los microorganismos son capaces de resistir el calor mucho mejor en un ambiente seco que en un ambiente húmedo.
- ESTERILIZACIÓN POR CALOR HÚMEDO: Se produce coagulación (ej: autoclave de vapor).La reducción de la carga microbiana se consigue mediante la inactivación de las células como consecuencia de la coagulación de proteínas, causada por la transferencia de calor , a través de vapor a alta presión y temperatura. Las condiciones de esterilización pueden variar en función del autoclave. La Organización Internacional para la Estandarización (ISO) y el Comité Europeo para la Normalización (CEN), marcan unos estándares de duración del tiempo de esterilización, según la temperatura alcanzada.
Envasado y trazabilidad
El objetivo del envasado es mantener el material aislado de toda fuente de
contaminación, conservando la esterilidad conseguida en el proceso de esterilización.
Según el método de esterilización que vayamos a usar (calor seco o autoclave de vapor) usaremos los siguientes embalajes:
*Calor seco o Poupinell: Suelen usarse contenedores metálicos, sin perforaciones donde se introduce el material a esterilizar.
*Calor húmedo o autoclave de vapor: Se utiliza el denominado papel mixto, o la bolsa de esterilizar.
Fuente: TALLER: ESTERILIZACIÓN DE MATERIAL SANITARIO EN ATENCIÓN PRIMARIA. Teresa Arrufat. Gobierno de Aragón
-
 Láser IR50 ANTITABACO1.979,00€ IVA incluido
Láser IR50 ANTITABACO1.979,00€ IVA incluido -
 Contenedor orina 60 ml0,26€ IVA incluido
Contenedor orina 60 ml0,26€ IVA incluido


Sin comentarios